医学部6年生の時、1ヶ月単位で希望の診療科で実習を行う制度があった。4箇所選ぶことができ、将来の志望科はもちろん、純粋に興味のある科も選択することができた。今でこそ自分は画像診断と病理診断を天職と実感し職務にあたっているが、6年生の頃は放射線科と総合診療科で迷っており、次いで消化器内科の他、実は心臓外科にも関心を持っていた。心臓外科は学年で2人しか選択しなかった通好みの科で、自分以外のもう一人は循環器内科志望で外科も見ておきたいという理由だった。心臓外科の実習では、自分は心臓外科には絶対向いていないということを学んだ他に、大変貴重な経験をすることができた。冠動脈バイパス術の見学中、手術は無事に終わり、縫合のために停止していた心臓が再び動き出し、これから閉創というタイミングであった。ガウンを着て入ったものの、最初から最後までじっと見学するのみであった私に、指導医の先生が『触ってみなさい』と声をかけてくださった。動いている心臓に触れたのはそれが最初で最後である。むき出しの横紋筋が、有無を言わさず力強く律動する様を、指先から明瞭に感じ取ることができた。これが生涯体の中で続いているのかと深い感銘を受けた。ほんの数秒、数回の拍動を触れただけであるが、あの鼓動の感触は今でも鮮明に覚えている。それから数年、縁あって放射線科に進み、さらに数年後からは病理診断も行うようになった。冠動脈CTや心臓MRIなどで心臓の画像診断を行うほか、病理解剖では心臓は一番初めに取り出す臓器で、循環状態の経過をみるために様々な方向から検索を行う。日常的に心臓を診る機会はあるが、動いている心臓に触れるチャンスはおそらくもう無いだろう。心臓について想いを馳せるとき、イメージの原点はいつもあの鼓動である。
とまあ緒言を書いてみたものの、日常の画像診断で心臓に焦点を当てる機会は限られる。心臓のことは循環器内科と心臓外科の中で完結してしまうことが多く、画像を見る機会はあっても心臓の所見に対してディスカッションする機会や、患者状態のフィードバックを受ける機会は少ない。通常のCTでは、当然心臓は拍動の最中であり、程度の差はあるが必ずモーションアーチファクトが生じる。詳細な構造の評価は心電図同期させた冠動脈CTでなければ困難である。ここでは、心臓の形態一般に関すること、冠動脈の解剖に関して述べる。
【通常CTにおける心臓の形態評価】
肥大と腫大は慣用的に混同されているが、狭義では肥大は細胞数が増加せずに細胞が増大した状態、腫大は細胞数が増加した状態を指す。前立腺や肝臓、副腎、胸腺などのサイズ拡大については腫大が正しい。一方、心臓の場合はまさしく細胞数が増加せずに細胞が増大した状態であり、肥大が正しい。心肥大や心臓の拡張と聞くと、肥大型心筋症など特定の心筋症を浮かべるが、日常的に触れる機会が多いのは、慢性的な高血圧や弁膜症に伴う二次性の心筋肥大や拡張症、肺うっ血に伴う一過性拡張などである。心肥大や心拡大の評価は心エコーがゴールドスタンダードであり、静的な壁の厚さや内腔サイズのみならず、駆出率などを含めて評価されるものである。放射線画像的には心拡大と言えば胸部X線写真での心胸郭比(CTR : Cardio-Thoracic Ratio)50%以上という基準がよく用いられる。CTでの心拡大の評価もこれを参考にする。CT撮影時は臥位であるため、1割増しの55~60%を超えているようであれば心拡大と評価する。経時的な変化に着目して指摘する機会が多く、臨床所見を加味して判断する。
正常な左室の駆出率は60%程度であり、拡張期と収縮期では心室のサイズや壁の厚さは大きく変わる。目安として剖検時の所見では、死後拡張した状態の心室の壁の厚さは右室で2−3mm、左室で12−13mm程度である。右室で5mm以上、左室で15mm以上であれば肥厚ととる。乳頭筋を含めずに計測するのがポイントである。高血圧の既往がある高齢者の場合は、程度の差はあれど軽度の心筋肥大を認めることが多い。
陳旧性心筋梗塞後の変化として、心筋内の脂肪変性をCTでの低吸収域として認めることがある。アーチファクトによりたまたま低吸収域が見えている場合もあり、所見として指摘するのは冠動脈の石灰化が目立つ症例や心疾患の既往のある例に絞った方が良いと思う。同じく、陳旧性心筋梗塞後の心室瘤~局所の心室の菲薄化も通常のCTで認められることがあり、これも明瞭な所見の場合には指摘すると良い。これらの所見は、循環器内科や心臓外科が診療に関与している場合、おそらく心エコー検査で既に知られている所見であり、あえて通常のCT読影で指摘する意義は小さい。しかしながら、心臓関係の病歴に乏しい患者や、死後Aiで認めた場合には指摘する価値はあると考える。特に死後Aiは通常CTで一切ブレの無い心臓を撮影できる貴重な機会である。いつも以上に心臓の形態・性状について注意を払い、直接的な死因の他、生前の循環状態にも想いを馳せて評価をしたい。
【冠動脈】
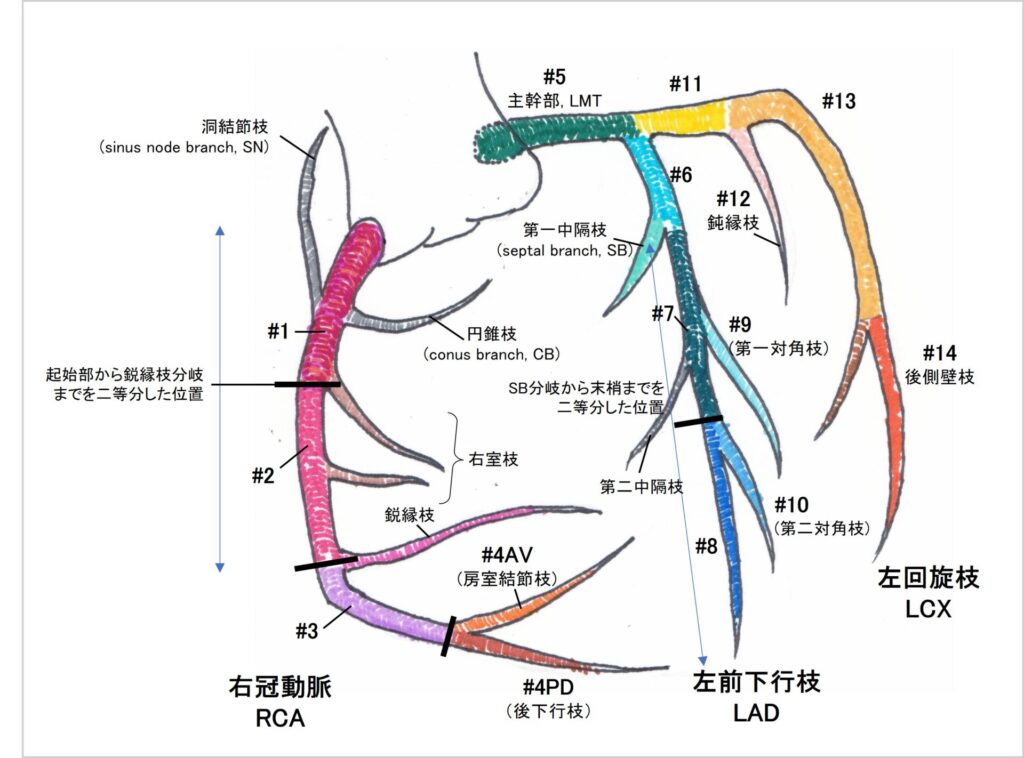
冠動脈の解剖は循環器診療における基本中の基本である。AHA分類の冠動脈のシェーマを様々なところで目にすることができる。
(図3-3-1 冠動脈のシェーマ)
もちろん基本的にはこの図をもとに勉強すればよいのだが、心カテを念頭に置いたシェーマであり、実際の心臓との位置関係がわかりにくいのが難点である。また、番号の割り振られた枝以外にも重要な枝がいくつかあり、番号のついた枝にもアルファベットの略称がついていたりして、それらも合わせて知っておく必要がある。
冠動脈CTを読影する際の血管解剖は、心臓に張り付いた状態の冠動脈をいろいろな方向から眺めて勉強するほうがわかりやすい。さらに言えば、実際に血管模型を作成し、手にとって様々な方向から眺めるとよりわかりやすい。今後、番外編として血管模型の作り方を紹介しようと企画しているので、興味のある方はぜひ参考にしてほしい。
左右の冠動脈はバルサルバ洞の上縁から分岐する。たまにバルサルバ洞よりも高位で分岐する破格がある。正面を0°とすると、RCAは右前方10-20°、LCAは左後方120°付近で開口する。房室間、および左右の心室間は溝となっており、概ねその溝に沿って走行する。
右冠動脈
RCAは心臓右前面の右房室間溝を走行し、心背側では左房室間溝、両室間溝後面を走行する。支配領域は右室ほぼ全体と後壁である。ほぼ円形の左室に対し、右室は三角形に近い形をしている。中隔の向かいにあたる三角形の頂点が鋭縁と呼ばれ、ここを走行する鋭縁枝(AM)を目印に起始部から二等分した近位側が#1、遠位側が#2である。心カテのLAO60°でみるとこの鋭縁での屈曲が一目瞭然だが、冠動脈CTだと意識してみないとわかりにくい。#1近位部からは心基部に分布する血管が分岐している。洞結節枝(sinus node branch, SN)は、上大静脈を取り巻いて洞房結節を灌流する。LCXからも同程度に分岐しており、LCX閉塞時には側副路となる。円錐枝(conus branch, CB)は右室流出路を灌流する。約40%は大動脈から直接起始する。LAD近位部閉塞時には側副路として機能する。その後、鋭縁枝にかけては右房を灌流する右房枝、右室を灌流する右室枝が2,3本分岐する。右室枝はかなり目立つ枝のこともあり、見る角度によっては鋭縁枝と見間違えそうになる。鋭縁枝以降、心背側の両室間溝後面での分岐(心十字)までが#3、分岐以降が#4である。すなわち#4は2本あり、房室間溝をそのまま走行する#4AV(atrioventricular branch)、両室間溝後面を走行する#4PD(posterior descending)がある。#4の発達の程度は、LCX、LADとのパワーバランスにより個人差が大きい。約15%の症例で#4はLCXから分岐する。
左冠動脈
続いてLCA。共通幹部分が#5でLMTと呼ぶ。通常はこの後でLADとLCXに分岐するが、時に両者の間にもう一本の分枝を認めることがある。10-30%というまあまあな頻度で生じ、日常では高位側壁枝(ハイラテ)、英語ではramus arteryと呼ばれ、AHA分類では記載されておらず、SCCTガイドラインでは#17とされている。かなり頻繁に認められる割に名称や定義があやふやである点が特異な血管である。見つけたらしっかり高位側壁枝がありますと指摘しよう。
左前下行枝
LADの区分で重要なのが、中隔の中に潜り込んでいく第一中隔枝(SB, septal branch)である。心臓の表面からみるシェーマだと描かれていないため、心カテ向けのシェーマも併用しよう。心カテの場合、RAO30°に傾けてやるとSBの分岐がわかりやすい。SBよりも近位側が#6、遠位側を2等分し、近位を#7、遠位を#8とする。LADからは心臓のメインである左室を灌流するための対角枝が複数分岐しており、最も近位から分岐する対角枝(第一対角枝)が#9、次に分岐するのが第二対角枝(#10)である。
左回旋枝
LCXは分岐後に左側の房室間溝を背側に向かって走行し、左室を灌流する枝を分岐する。RCAの鋭縁枝に対し、左室の側壁は鈍角であるため、鈍角枝(obtuse marginal, OM)と呼ぶ。分岐部から鈍縁枝分岐部までが#11、鈍角枝が#12、鈍角枝より末梢が#13、#13から分岐し左室後側壁を灌流する枝が後側壁枝(#14)である。LCXが張り切りすぎて#4PDに相当する後下壁枝を分岐している場合は#15と呼ぶ。









コメント